Übersicht über Herzversagen:
Welche Aufgaben hat das Herz?
Das Herz pumpt mit seiner linken Kammer das Blut durch die arteriellen Blutgefässe des grossen (systemischen) Kreislaufs zu den Blutkapillaren der Körperperipherie. Über die Venen gelangt es zurück zur rechten Vorkammer des Herzens und wird dann von der rechten Kammer aus in den kleinen (Lungen-) Kreislauf gepumpt und wieder, mit Sauerstoff angereichert, der linken Vorkammer des Herzens zugeleitet. Das Herz hat die Aufgabe, das periphere Gewebe mit einer adäquaten Menge an Blut zu versorgen. Dadurch wird die Versorgung mit Sauerstoff und Nährstoffen, die Entfernung von Kohlendioxid und anderen Stoffwechselprodukten, die Verteilung von Hormonen und anderen Botenstoffen, eine adäquate Thermoregulation und eine adäquate Harnproduktion gewährleistet.
Das Herz stellt das zentrale Pumporgan im Blutkreislauf dar, das den Blutstrom in den Gefäßen immer in eine Richtung fließen lässt. Die Wände des Herzens bestehen aus einem besonderen Muskelgewebe, das sich unabhängig vom Willen regelmäßig aktiv kontrahiert (sog. Systole) und auch aktiv erschlafft (sog. Diastole), wodurch eine abwechselnde Pumpund Saugwirkung zustande kommt. Durch eine Scheidewand ist das Herz in eine linke und rechte Hälfte unterteilt, diese sind durch sog. Segelklappen (= Atrioventrikularklappen: links Mitral- und rechts Trikuspidalklappe) wiederum in je einen Herzvorhof (Atrium) und eine Hauptkammer (Ventrikel) getrennt. In die Vorhöfe münden die zuleitenden Blutgefäße (Venen) ein. Aus der Lunge kommt das Blut über die Pulmonalvenen in den linken Vorhof.
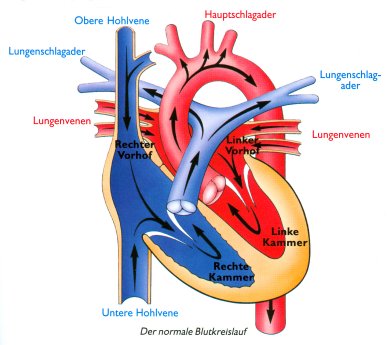
Im linken Vorhof sammelt sich das sauerstoffreiche Blut aus der Lunge, gelangt nach Öffnung der Mitralklappe in die linke Hauptkammer und wird von dort durch die Aorta in den Körper gepumpt. Im rechten Vorhof sammelt sich das Blut aus dem Körper, gelangt nach Öffnung der Trikuspidalklappe in die rechte Herzkammer und wird von dort über die Pulmonalarterie in die Lunge gepumpt. An der Basis der Aorta und der Pulmonalarterie befinden sich je eine weitere Klappe: die Aorten- bzw. die Pulmonalklappe, die ein Rückfließen des Blutes in der Kammerfüllungsphase (Diastole) verhindern.
Die wesentliche Aufgabe des Herzens ist es, den Körper in Ruhe und unter Belastung ausreichend mit Blut zu versorgen, wobei die Aufrechterhaltung des Blutdruckes die erste Priorität des Körpers ist.
Das Herz ist suffizient, wenn es diese Aufgabe erfüllt, es ist insuffizient, wenn es sie nicht erfüllt. Eine Herzinsuffizienz liegt vor, wenn das Herz trotz ausreichendem Blutangebot und Füllungsdrucks den Organismus in Ruhe oder während der Belastung nicht mehr genügend mit Blut versorgt.
Für eine normale Funktion des Kreislaufes ist eine normal Kontraktiliät (Pumpkraft) des linken und rechten Ventrikels, der Herzklappen sowie der Überleitungs- und Widerstandsgefässe des systemischen und pulmonalen Kreislaufes notwendig. Auch die Füllung des Herzens in der Diastole (Fülllpase) ist wichtig und kann bei einem zu steifen Herzmuskel, wie z.b. bei einer restriktiven Kardiomyopathie zu Herzversagen führen.
Das Herz-/Kreislaufsystem hat 3 wichtige Funktionen:
1) die Erhaltung eines normalen arteriellen Blutdrucks
2) die Erhaltung eines normalen Blutflusses (Herzminutenvolumen), um den Bedarf aller peripheren Strombette abzudecken
3) die Erhaltung von normalen venösen und Kapillardrücken
Was versteht man unter Herzversagen?
Ein akutes Herzversagen (Herzinsuffizienz) tritt auf, wenn das Herz plötzlich nicht mehr effektiv Blut durch den Körper pumpen kann. Dies führt je nach Ursache des Herzversagen zu Rechts- oder Linksherzversagen. Man spricht hier auch von kongestivem Herzversagen.
Herzinsuffizienz ist keine Krankheit, sondern ein Syndrom.
Bei Vorliegen einer Herzinsuffizienz besteht entweder eine ungenügende Pumpleistung des Herzens, trotz Mobilisierung der dafür vorgesehenen Reserven und Kompensationsmechanismen, und führt so zu einer herabgesetzten Perfusion in der Peripherie (reduzierter Herzauswurf), oder die normale Pumpleistung kann nur mit übermässig hoher Vorlast erzielt werden, die Stauungszeichen hervorruft (Lungenödem, Pleuralerguß, Aszites, Ödeme an den Gliedmaßen).
Wie äussert sich Linksherversagen?
Bei Versagen des linken Herzens kommt es zu einem Rückstau des Blutes in die Lunge. Dort kommt es zu Wasseransammlung - man spricht von einem Lungenödem. Liegt eine Pumpschwäche (wie bei einer DCM vor, ist ausserdem die Leistungsfähigkeit reduziert. Typische Symptome sind:
- Lungenödem
- gestaute Lungengefäße
- Pleuralerguß (Katze)
- Tachykardie
- Tachyarrhythmie
Wie äussert sich Rechtsherversagen?
Hier staut sich das Blut in den Bauch oder in den Brustraum zurück und es kommt zu Bauchwassersucht (Aszites), evtl Ödemen in den Gliedmassen und Pleuralerguss. Typische Symptome einer Rechtsherz-Stauungsinsuffizienz sind:
- Aszites
- Pleuralerguß (Hund und Katze)
- Hepatosplenomegalie, gestaute Lebervenen
- Ödeme in den Gliedmaßen
- Tachykardie
- Tachyarrhythmie
Wie versucht der Körper Herzerkrankungen zu kompensieren?
Es gibt zwei Variablen, auf die das Herz bei verschiedenen Erkrankungen reagieren muss:
1. Druck (Bei diesen Beispielen kommt es zu einer konzentrischen Hypertrophie des Ventrikels, einer Verdickung des Herzmuskels)
2. Volumen (Bei diesen Beispielen kommt es also zu einer ekzentrischen Hypertrophie = Volumenüberladung des Ventrikels)
Welche Krankheiten führen zu einer Drucküberlastungen des linken Herzens?
- systemische Hypertonie
- Aortenstenosen
Der Herzmuskel muss gegen einen Widerstand pumpen und es kommt zu einer Verdickung des Herzmuskels
Welche Krankheiten führen zu einer Drucküberlastungen des rechten Herzens?
Beispiel für Erkrankungen, die zu einer Drucküberlastungen des rechten Herzens führen:
- Pulmonalstenose
- Tertralogie
- +/- pulmonäre Hypertonie (macht mehr Volumenüberladung rechts)
Welche Krankheiten führen zu einer Volumenüberladung des linken Herzens?
Welche Krankheiten führen zu einer Volumenüberladung des rechten Herzens?
Beispiele für Erkrankungen, die zu einer Volumenüberlastungen des rechten Herzens führen:
- Trikuspidalklappen-Endokardiose
- Trikuspidalklappen-Dysplasie
- DCM
- ARVC
- ASD
- Pulmonäre Hypertonie
In manchen Büchern wird diese Volumenüberladung auch als ekzentrische Hypertrophie des Ventrikels bezeichnet. Im Echo sieht man aber eine Volumenüberladung, weshalb wir diesen Ausdruck (Volumenüberladung) bevorzugen.
Grundsätzlich führen diese immer zu einer Hypertrophie, was bedeutet, dass es zu einer Zunahme der Muskelzellen kommt. Im Falle einer Drucküberlastung reagiert das Herz mit einer konzentrischen Hypertrophie, im Falle einer Volumenüberlastung mit einer ekzentrischen Hypertrophie.
Wie behandelt man Herzversagen?
Je nach Krankheit unterschielich. Liegt eine Wasseransammlung vor, werden Diuretika eingesetzt. Dazu kommt meistens noch das Medikament Pimobendan zum Einsatz. Daneben können auch noch weitere Medikamente hilfreich sein, wie z.b. ACE-Inhibitoren ,Spironolacton und andere. Mehr zur Therapie finden Sie bei den jeweiligen Krankheiten. Einge deer Herzerkarnkungen können auch mit interventionellen Eingriffen therapiert werden.
 Menu
Menu